Antibiotikaresistens
Av: Danica Grahek-Ogden og Tron Gifstad
SIST OPPDATERT:
Resistens betyr motstand. Resistens mot antibiotika er en egenskap ved bakterier som gjør at de er motstandsdyktige mot virkningen av antibiotika. Antibiotikaresistente bakterier kan leve videre og fortsette å formere seg selv om de utsettes for antibiotika.
Bakterier kan være resistente mot et eller flere antibiotika. Bakterier som er resistente mot to eller flere antibiotika kaller vi for multiresistente.
Resistens mot antibiotika er et naturlig fenomen hos bakterier, og det er derfor ikke noe nytt at enkeltbakterier er resistente mot et antibiotikum. Det som er nytt er at det stadig er flere bakterier som er resistente, og at noen bakterier er resistente mot flere typer antibiotika.
Naturlig og ervervet resistens
Det finnes to typer av antibiotikaresistens, naturlig og ervervet resistens.
Naturlig resistens
Bakterier som ikke har den strukturen et antibiotikum virker på er naturlig resistente. Denne formen for resistens spres ikke til andre bakterier.
Ervervet resistens
Ervervet resistens kaller vi det når en bakterietype som i utgangspunktet er følsom mot et antibiotikum ikke lenger er det. Ervervet resistens kan oppstå på ulike måter.
En måte ervervet resistens oppstår er når det skjer en mer eller mindre tilfeldige forandringer i bakteriens arvestoff.
Hvordan kan en forandring av arvestoffet føre til antibiotikaresistens?
En forandring av arvestoffet kan for eksempel være at et gen endres. Hvis denne endringen av et gen fører til at bakterien blir motstandsdyktig mot et eller flere antibiotika har ervervet resistens oppstått. Det endrede genet som gjør bakterien motstandsdyktig mot antibiotika kaller vi for et resistensgen. En annen måte ervervet resistens kan oppstå på er ved at en bakterie får overført et eller flere resistensgener fra andre bakterier.
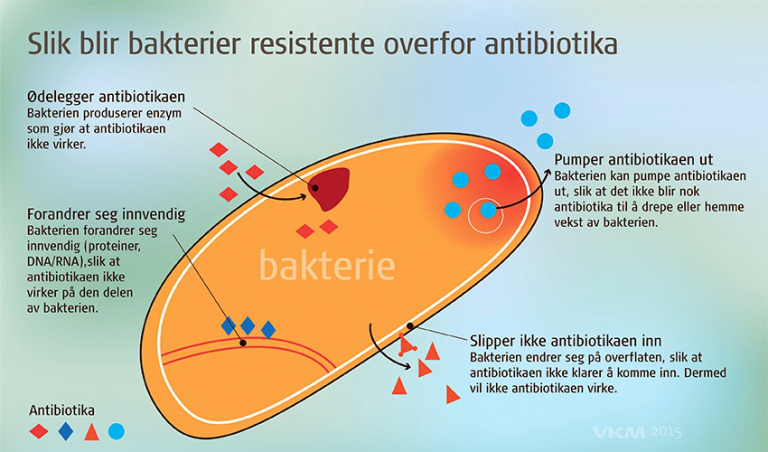
Slik blir bakterier resistente
1. Ødelegger
Bakterien produserer enzym som gjør at antibiotikaen ikke virker.
2. Forandrer seg
Bakterien forandrer seg innvendig (proteiner, DNA/RNA), slik at antibiotikaen ikke virker på den delen av bakterien
3. Slipper ikke inn
Bakterien endrer seg på overflaten, slik at antibiotikaen ikke klarer å komme inn. Dermed vil ikke antibiotikaen virke.
4. Pumper ut
Bakterien kan pumpe antibiotikaen ut, slik at det ikke blir nok antibiotika til å drepe eller hemme vekst av bakterier
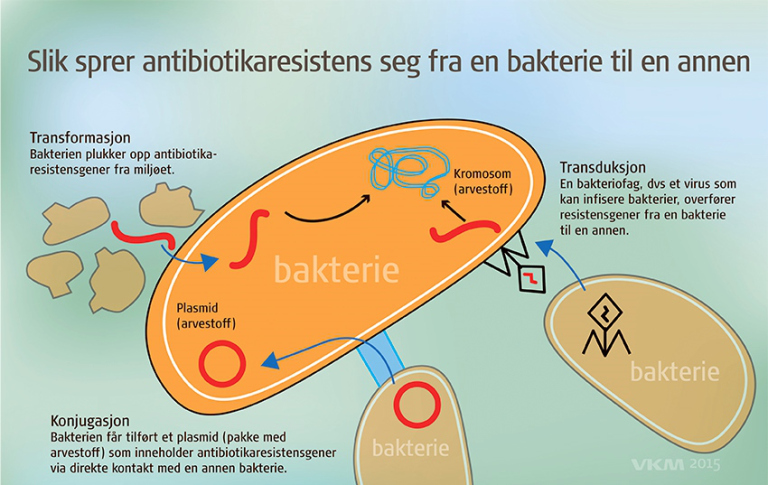
Slik sprer antibiotikaresistens seg fra en bakterie til en annen
Transformasjon
Bakterien plukker opp antibiotika-resistensgener fra miljøet
Konjugasjon
Bakterien får tilført et plasmid (pakke med arvestoff) som inneholder antibiotikaresistens-gener via direkte kontakt med annen bakterie
Transduksjon
Organismer som har fått tilsatt gener fra en annen art (transgen)
Spredning av antibiotikaresistens
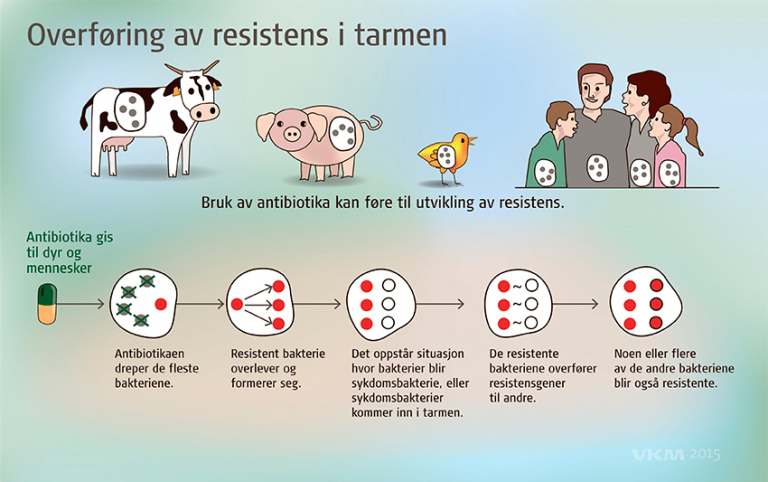
Når man tar antibiotika så virker medisinen ikke bare på de bakteriene som gir sykdom, men på alle bakteriene i kroppen som har den strukturen medisinen virker på. Antibiotikabehandlingen fører til at de følsomme bakteriene enten dør eller at veksten hemmes. Hvis noen av bakteriene er resistente for antibiotikumet så vil de leve videre og fortsette å formere seg. Under en antibiotikakur kan resistente bakterier formere seg uten å måtte konkurrere med eller påvirkes av de andre bakteriene. Resultatet er økt antall bakterier som er resistente mot antibiotika, som igjen øker muligheten for overføring av resistensgener mellom bakterier og for spredning av bakteriene til omverdenen.
Antibiotikaresistens sprer seg ved at resistente bakterier smitter mellom mennesker og mellom mennesker og miljø, og ved at resistensgener sprer seg mellom bakterier både hos enkeltpersoner og i miljøet. Man kan ha antibiotikaresistente bakterier i sin normale bakterieflora, det vil si i de «snille» bakteriene som finnes i kroppen. Bærere blir sjelden syke, men kan bidra til at antibiotikaresistente bakterier spres videre. Kampen mot antibiotikaresistens tar utgangspunkt i to hovedstrategier hvor den ene er at unødvendig bruk av antibiotika må begrenses og den andre at vi vi må hindre at antibiotikaresistente bakterier spres mellom mennesker, dyr og i miljøet.
Lurer du på noe eller ønsker å vite mer? Du finner mange nyttige lenker om antibiotikaresistens på nettsidene til Universitetssykehuset i Nord-Norge. Lenke til et annet nettsted, åpnes i nytt vindu.
Lenke til et annet nettsted, åpnes i nytt vindu.
NØKKELORD:
Mikroorganismer,Smittestoffer
Siste fra VKM
-
play_arrow VKM søker medarbeider
-
play_arrow Fra dyretesting til nye metoder
Alle risikovurderinger
Å vurdere risiko betyr å vurdere sannsynligheten for at en identifisert fare fører til skade, og hvor alvorlig skaden er.
Medlemmene er faglig uavhengige og deltar i kraft av sin ekspertise. De representerer ikke institusjonen de er ansatt ved eller andre interesser.
Ingen kan instruere komiteen eller sekretariatet i faglige spørsmål.
